Прыщи из-за гормонов: какие гормоны влияют на прыщи
Кожа является главным звеном метаболизма стероидных гормонов и веществ с гормоноподобной активностью (в т. ч. андрогенов, витамина D и т. д.), действие которых осуществляется через специфические рецепторы в эпидермисе, дерме и сально-волосяных фолликулах. Так, например, биологическая активизация тестостерона в коже как в органе-мишени происходит после его превращения в дигидротестостерон.
Из-за каких гормонов появляются прыщи
Причины гормональных изменений
Гормональные изменения у женщин могут быть связаны либо с гиперчувствительностью сальных желез к андрогенам, либо с их чрезмерной продукцией яичниками и/или надпочечниками.
Поэтому в качестве основных мишеней гормональной терапии выступают андрогены, продуцируемые яичниками и надпочечниками, а также андрогеновые рецепторы в коже. При лечении взрослых женщин больных применяют:
- Эстрогены (подавляют овариальные андрогены).
- Пероральные антиандрогены (блокируют действие андрогенов в протоках сальных желез и себоцитах путем конкурентного ингибирования, а также подавляют превращение тестостерона в дигидротестостерон).
- Глюкокортикоиды (ингибируют надпочечниковые андрогены).
Нарушение гормонального фона при угревой сыпи: синдром гиперандрогении у мужчин
У мужчин угревая болезнь чаще всего встречается в пубертатном периоде вследствие следующих причин:
- Пубертатная гиперандрогения (относительная – когда уровень свободного тестостерона и ДГЭА-С ближе к верхней границе нормы, но ее не превышает и абсолютная, когда их уровень находится на верхней границе или немного ее превышает).
- Усиление периферической конверсии андрогенов. Обычно это происходит у молодых людей астенического телосложения, при мало выраженной подкожной жировой клетчатке. При этом формируется относительный недостаток эстрогенов и повышается уровень свободного тестостерона.
- Индивидуальная повышенная рецепторная чувствительность к андрогенам.
- Различные патологические состояния – дети с преждевременным половым развитием, обусловленным опухолью – андростеромой, на фоне которой развивается гиперандрогения.
Что такое гормон андроген и как он вызывает прыщи
Источник андрогенов в организме
Андрогены, вырабатываемые в организме человека, включают две большие группы – производные андростендиона, вырабатываемые в сетчатой зоне коры надпочечников, как у мужчин, так и женщин, и производные тестостерона, которые продуцируются интерстициальными клетками Лейдига в яичках у мужчин и имеющими то же гистогенетическое происхождение клетками внутренней теки и стромы яичников у женщин.
Принципиальным является периферический метаболизм андрогенов в клетках кожи, печени, мышцах, жировых клетках (адипоцитах), который включает как активизацию тестостерона и андростендиона путем превращения в биологически активные вещества, так и синтез из предшественников в печени, мышечной и жировой ткани, а также в коже.
Именно экстрагландулярная (вне эндокринных желез) секреция может быть тем механизмом, который обеспечивает высокую концентрацию гормонов локально, в тканях-мишенях, без повышения их концентрации в крови,
Андрогены человека синтезируются только его организмом и не усваиваются из поступающей пищи. Синтез андрогенов является высокоэнергоемким процессом и происходит в клетках, богатых митохондриями и имеющих развитый комплекс Гольджи.
Основным субстратом синтеза андрогенов de novo, как и других стероидных гормонов, является стероидный спирт холестерин, который поступает в организм с продуктами животного происхождения или синтезируется в печени, где источниками для его синтеза являются аминокислоты, глюкоза, жирные кислоты, пировиноградная кислота и др.
Как из-за гормонов возникают прыщи
Гормональная регуляция выработки кожного сала
Одной из важнейших функций андрогенов в коже является стимуляция секреции секрета сальных желез и их объема. Основными андрогенами, синтезируемыми в яичках и яичниках, являются тестостерон и андростендион, в то время как дегидроэпиандростерон (ДГЭА) и его сульфат (ДГЭА-С) – главные андрогены, синтезируемые надпочечниками.
Периферическое взаимопревращение яичниковых и надпочечниковых гормонов ведет к трансформации низкоактивных андрогенов в более активные: из ДГЭА и ДГЭА-С образуется ∆4-андростендион и в конечном итоге тестостерон и дигидротестостерон.
Попав в клетки сальных желез, несвязанный тестостерон, дигидротестостерон и ∆4-андростендион подвергаются воздействию внутриклеточных ферментов: 17β-гидроксистероиддегидрогеназы (17β-ГСД), 3β-гидроксистерориддегидрогеназы (3β-ГСД) и 5α-редуктазы.
Первые два фермента метаболизируют ДГЭА в тестостерон. 5α-редуктаза переводит свободный тестостерон в дигидротестостерон (ДГТ), являющийся непосредственным гормональным стимулятором синтеза секрета сальных желез. Участие андрогенов в синтезе себума схематически показано на схеме 3.
Участие андрогенов в синтезе секрета сальных желез
В случае увеличения уровня андрогенов в крови (гиперандрогения) и/или высокой чувствительности к ним сальных желез отмечается гиперсекреция секрета сальных желез. Наиболее сложные ситуации возникают в диагностике и лечении женщин, у которых угревая болезнь является симптомом патологической гиперандрогении.
Лечение прыщей гормонами

Если угревая болезнь появляется впервые у взрослых мужчин, то данное состояние нельзя расценивать как физиологическую норму. Различные клинические проявления угревой болезни могут быть причиной сахарного диабета, синдрома Иценко – Кушинга, опухолей коры надпочечников, при передозировке во время лечения препаратами тестостерона.
При неэффективности стандартных методов лечения персистирующих угрей у взрослых женщин в первую очередь назначают половые гормоны. Эффективность гормональной терапии при угревой сыпи объясняется тем, что одной из причин развития угревой болезни является изменение гормонального статуса, который у женщин в отличие от мужчин можно скорректировать назначением антиандрогенов или оральных контрацептивов с эстрогенным профилем, но только после консультации гинеколога-эндокринолога.
Гормональная терапия от прыщей: эстрогены
Эстрогены в низких дозах (35-50 мкг/сут), использующиеся в качестве пероральных контрацептивов, способны значительно уменьшать секрецию себума, но себостатическая активность этих препаратов намного уступает таковой у роаккутана. Уровень секреции кожного сала через 3 месяца уменьшается лишь на 30-35 %.
Более выраженный эффект достигается при их комбинации с гестагенами. Они действуют за счет антигонадотропной супрессии андрогенов, продуцируемых яичниками, и повышения уровня СССГ, и таким образом снижают уровень циркулирующих свободных андрогенов.
Лечение прыщей гормональными препаратами “Диане – 35” и “Жанин”
Способы приема “Диане – 35” от прыщей
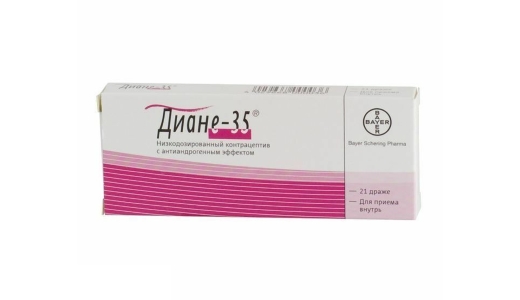
Диане-35 содержит комбинацию этинилэстрадиола (35 мкг) с ципротерона ацетатом (2 мг). Препарат является монофазным пероральным контрацептивом с антиандрогенным эффектом.
Этинилэстрадиол выступает в роли эстрогена, а ципротерона ацетат в роли антиандрогена. Последний, кроме антиандрогенного действия, обладает выраженным антигонадотропным и гестагенным эффектом.
Препарат принимают по одному драже в сутки непрерывно в течение 21 дня, предпочтительно в одно и то же время после завтрака или ужина.
Прием каждой следующей упаковки начинается после 7-дневного перерыва, во время которого наблюдается менструальноподобное кровотечение. Обычно прием первой упаковки Диане-35 начинается в первый день менструального цикла (т. е. в первый день менструального кровотечения).
Длительность применения Диане-35 составляет не менее 9 месяцев. В сальной железе препарат ингибирует синтез себума, что затрудняет размножение P. acnes.
Несмотря на положительный эффект терапии у 70 % женщин с поздними проявлениями угревой болезни, рецидивы после прекращения терапии встречаются так же часто – почти у 60 % больных.
Кроме того, нередко отмечаются побочные эффекты: головная боль, депрессия, нагрубание молочных желез, увеличение массы тела, повышение артериального давления и др.
Существуют и другие контрацептивы с низким содержанием прогестинов: норгестимат (силест), дезогестрел (марвелон), гестоден (логест).
В комбинации с этинилэстрадиолом в низких дозах они имеют низкий андрогенный потенциал. Препараты следует применять не менее 6-9 циклов, а у женщин, имеющих и другие проявления андрогении, например гирсутизм и/или андрогенную алопецию, – более 1 года.
При резко выраженных формах андрогензависимой дермопатии возможно совместное применение Диане-35 с андрокуром по 10 мг в сутки, а при выраженной гиперандрогении по 50 и даже 100 мг/сут в обратном циклическом режиме, когда андрокур (обладающий выраженным прогестагенным действием) применяется не во вторую, а в первую половину цикла: 10 мг/сут с 1-го по 15-й день приема Диане-35, или 50-100 мг/сут – с 1 -го по 10-й день приема Диане-35.
В результате такой терапии не только снижается повышенное соотношение ЛГ/ФСГ, но и снижается уровень тестостерона, уменьшается объем яичников и количество кистозно-измененных фолликулов. На отмене препарата за счет отраженного феномена могут восстановиться самостоятельные регулярные менструации.
Особенности приема гормонального препарата “Жанин” от прыщей
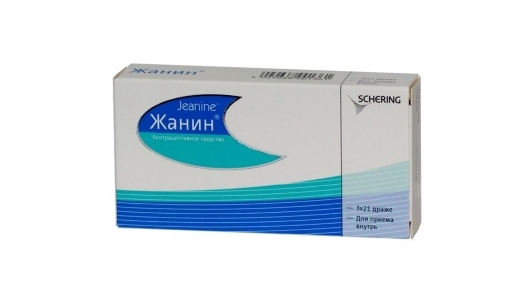
Для лечения андрогензависимых дермопатий (себорея) используют препарат жанин – монофазный оральный контрацептив с антиандрогенными свойствами (0,03 мг этинилэстрадиола и 2 мг диеногеста) сроком не менее 9 месяцев.
За рубежом широко используется высокоэффективный при лечении выраженного гирсутизма нестероидный антиандроген флутамид. Его основное фармакологическое действие – ингибирование активности 5α-редуктазы, которая блокирует превращение тестостерона в дигидротестостерон. У мужчин в основном применяется для лечения рака простаты.
Кроме того, усилить подавление секреции сальных желез можно и путем комбинирования эстрогена с кортикостероидами в низких дозах, например с преднизолоном в дозе 5 мг.
Глюкокортикоиды в низких дозах способствуют противовоспалительному и антиандрогенному эффекту, особенно у пациенток с врожденной гиперплазией надпочечников и нарушением синтеза 11- или 21-гидроксилаз.
В этом случае назначают преднизолон в дозе 2,5-5 мг/сут или дексаметазон в дозе 0,5 мг/сут. В более высоких дозах эти препараты подавляют секрецию эндогенных гормонов в над почечниках и применяются крайне редко, в основном при молниеносных угрях. Таким пациентам преднизолон назначают в начале лечения в дозе от 30 до 60 мг/сут, а затем в течение 1 месяца дозу постепенно снижают.
Как вылечить прыщи с помощью гормонов: личный опыт
Гормональные прыщи: причина появления и основные способы лечения
 Подростковые прыщи имеют наибольшее распространение среди всех людей, страдающих акне. Ведь именно с них начинается период взросления. Гормоны оказывают очень большое влияние на все протекающие в организме человека процессы. Связаны они также и с образованием прыщей. Людей, которые ни разу в жизни не сталкивались с появлением на коже того или иного вида прыщей практически нет. И если в юном возрасте появление прыщей это вполне естественное явление, то в старшем регулярное появление высыпаний, как правило, связано именно с нарушением гормонального фона. Нарушения эти происходят по многим причинам, основные из которых мы и опишем ниже.
Подростковые прыщи имеют наибольшее распространение среди всех людей, страдающих акне. Ведь именно с них начинается период взросления. Гормоны оказывают очень большое влияние на все протекающие в организме человека процессы. Связаны они также и с образованием прыщей. Людей, которые ни разу в жизни не сталкивались с появлением на коже того или иного вида прыщей практически нет. И если в юном возрасте появление прыщей это вполне естественное явление, то в старшем регулярное появление высыпаний, как правило, связано именно с нарушением гормонального фона. Нарушения эти происходят по многим причинам, основные из которых мы и опишем ниже.
Как гормоны связаны с образованием прыщей
Самый распространенный вид гормональных прыщей это тот, который связан с возрастным гормональным всплеском, связным с активным ростом организма. Это, конечно, подростковый и ранний юношеский период. В это время в теле человека активно вырабатываются стероидные гормоны ( большей частью андрогены) — мужские половые гормоны. Надо сказать, что хотя они и мужские, вырабатываются они не только в мужском, но и в женском организме. Именно они и являются основной причиной появления подростковых прыщей. У половозрелых людей уровень андрогенов значительно увеличивается, оказывая влияние на протекание множества процессов в организме, в том числе и являясь скрытой причиной появления угревой сыпи. Как же это происходит?
 Появление гормональных прыщей
Появление гормональных прыщей
Дело в том, что стероидные гормоны способствуют прохождению сложных биохимических реакций в коже, в процессе протекания которых увеличивается количество секреторных клеток сальных желёз – себоцитов.
Для наглядности этот процесс можно представить как увеличение количества работников на «заводе», производящем кожный жир.
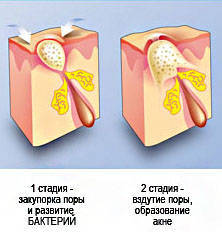
В норме кожное сало имеет жидковатую консистенцию (даже при жирной коже), гормоны во много раз увеличивают количество вырабатываемого жира, отчего он становится вязким и плотным. Угревая сыпь появляется тогда, когда протоки волосяной фолликулы оказываются забиты этим самым вязким жиром, который образует своеобразную пробку. Сначала на этом месте образуются микрокомедоны, затем из них формируются закрытые и открытые комедоны. Особая опасность этого процесса в том, что пробки не только не дают выходить наружу излишкам сала, но и препятствуют высвобождению других продуктов сальных желез. В результате происходит быстрое размножение пропионовых бактерий акне (Propionibacterium acnes), которые, при таком избыточном питании, становятся основной причиной воспаления кожи и возникновения прыщей.
 Причины сбоя гормонального фона, вызывающие появление прыщей.
Причины сбоя гормонального фона, вызывающие появление прыщей.
Таких причин немало, рассмотрим самые основные из них:
- генетические (наследственные) причины. Повышенная выработка тестостерона и предрасположенность реакции кожи на него, как и общий гормональный фон, может передаваться по наследству. Поэтому, одна из причин появления гормональных причин на лице и теле – наследственный фактор. Проще говоря, если оба родителя в юности страдали подростковыми прыщами, то их ребенку также стоит ожидать подобных проблем с кожей в подростковый период.
- Менструальный период у женщин. В последней фазе месячного цикла у женщин может значительно повысится уровень вышеописанных стероидных гормонов. Это и объясняет тот факт, что у более семидесяти процентов женщин к началу месячных появляются прыщи (у кого-то это единичные проявления, а кого-то сильные высыпания).
- Нарушение липидного (жирового обмена). Это случается, когда в крови человека повышается повышенный уровень всех видов липидов: холестерина, триглицеридов. фосфолипидов и других. Переизбыток липидов перегружает сосуды, нарушая процесс кровообращения, приводя к различным заболеваниям. Нарушение гормонального фона является одной из причин нарушения липидного обмена (например, во время менопаузы у женщин, или из-за приёма гормональных препаратов, таких как кортикоиды, ретиноиды,анаболические стероиды, прогестерона, а также гормональных противозачаточных таблеток).
- Заболевания гипофиза, надпочечников. Болезни нарушения работы этих органов могут быть причиной появления гормональных прыщей у женщин и у мужчин.
- Гинекологические заболевания. Это может быть и поликистоз яичников, и спровоцированная беременностью или абортом – гиперандрогения (чрезмерно вырабатывающиеся у женщин мужские гормоны), и многие другие болезни.
- Стрессы. Доказано, что стрессы и депрессии могут вызывать повышенную выработку мужских половых гормонов.
 Многие женские заболевания вызывают дисбаланс гормонов и, как следствие, появление прыщей.
Многие женские заболевания вызывают дисбаланс гормонов и, как следствие, появление прыщей.
Гормональные прыщи у новорожденных
Гормональные прыщи могут появиться не только у взрослых, но и у младенцев. Иногда ребенок уже рождается с прыщами или же они проявляются через два-три дня после рождения. Одна из причин этого явления – гормональный криз, связанный с переизбытком эстрона (женского полового гормона), накопившемся за последние месяцы беременности матери. Гормональные прыщи у новорожденных в этом случае возникают из-за того, что гормоны из плаценты, яичников и гипофиза попадают из материнского организма к плоду. Состояние кожи новорожденного ребенка в этот период примерно такое же, как в подростковый период, а при сухой кожи может наблюдаться ещё и несильное шелушение. Обычно, такие прыщи у ребенка достигают максимальных проявлений приблизительно на третей неделе жизни, потом наблюдается спад высыпаний и через месяц-полтора они исчезают окончательно.
В большинстве случаев основа лечения гормональных прыщей новорожденных — тщательный уход за кожей.
Однако любую сыпь у ребенка необходимо показать врачу, чтобы не пропустить какого-либо серьезного заболевания с похожими проявлениями.
Гормональные прыщи: лечение и профилактика
Как следует из вышеописанного, при подозрении у себя прыщей по причине гормонального сбоя, следует обратиться не только к дерматологу, но и к эндокринологу, и к гинекологу (женщинам). После всестороннего обследования организма станет ясно как избавиться от гормональных прыщей наиболее эффективным способом.
 Лечение и профилактика
Лечение и профилактика
В целом же, лечение гормональных прыщей состоит из следующих шагов:
- Проверка уровня гормонов. Это необходимо сделать перед тем, как начать лечение. Особенно это необходимо тем людям, которые давно уже вышли из подросткового возраста. Уровень гормонов определяется путем анализа крови (из вены). Результаты анализа нужно показать эндокринологу, он сможет определить, есть ли какое-либо отклонение, и, в случае наличия оного, назначить лечение.
- Приём прописанных врачом препаратов, призванных отрегулировать нарушенный уровень гормонов. Такие препараты, как правило, пьются курсами довольно долгое время. Женщинам врач может назначить оральные контрацептивы в целях нормализации менструального цикла и лечения гормональных прыщей.
- Лечение гормональных прыщей снаружи. В этом вам помогут советы врача-косметолога. Он поможет подобрать подходящую для вашего случая серию косметики для ухода за кожей. Обычно эта серия включает какое-либо средство (мыло, пенку, гель) для ежедневного глубоко очищения, а также лосьон и крем. Обычно такие косметические средства имеют в основе своего состава цинк или салициловую кислоту. Эти вещества помогают очищать и подсушивать кожу.
- При воспалении гормональных прыщей, можно использовать йод. Нанесение йода на пораженные участки кожи ускоряет процесс созревания и заживления прыщей, а также предотвращает их инфицирование.
- Лечение прыщей народными средствами. Это прекрасное дополнение к традиционному медицинскому лечению. Например, можно пропить травяной настой из крапивы (две столовых ложки травы залить половиной литра кипятка и настаивать в течение двух часов) по пол стакана три раза в день перед едой. Курсы лечения травяными настоями, для улучшения действия, должны быть длительными (не менее четырех недель).
- Косметическая чистка лица, применение лечебных масок. Лучше всего делать это в косметическом кабинете, а не самостоятельно. Правильно выполненные процедуры помогут вам избавиться от гормональных прыщей без следов.
- Налаживание правильного питания. Следует исключить из рациона «вредные» продукты, то есть острые, копченые, соленые, жирные, сладкие. Правильное питание предполагает также употребление в пищу большего количества овощей, фруктов, молочных и кисломолочных продуктов.
Гормональные нарушения в организме (видео)
Как видите, лечение гормональных прыщей дело не простое, требующее времени и терпения. Основная проблема в избавлении от этого недуга состоит в том, что окончательное излечение невозможно, пока не будет устранена первопричина — гормональный сбой. Поэтому, к лечению подобного рода прыщей следует отнестись очень ответственно.
Влияние гормонов на появление прыщей
ВАЖНО ЗНАТЬ! Единственное эффективное народное средство для нормализации гормонального фона и заболеваний, связанных с его нарушением, рекомендованное Еленой Малышевой! Читать далее.
Гормональный фон человека и внешний вид кожи — две неразрывно связанные вещи. На малейшие изменения, сбой или перестройку с участием гормонов организм реагирует неприятными высыпаниями на коже лица. Появляются прыщи, чаще всего, в подростковом возрасте. На протяжении всей жизни некоторых беспокоят временные высыпания за 2-3 дня до начала менструального цикла. Но более 40% женщин страдают высыпаниями на лице постоянно, до самого зрелого возраста. И в этом тоже виноваты гормоны.
На что похожи гормональные прыщи
Вспомним из школьного курса анатомии немного о строении кожи. В глубоких слоях располагаются сальные железы с протоками, выводящими себум на поверхность кератинового слоя. Себум или кожное сало покрывает поверхность кожи тонким слоем, выполняя роль бактерицидной смазки, образует барьер на пути у патогенных микроорганизмов.
В подростковом возрасте, из-за гормональной активности, себума выделяется излишне много. Если он имеет жидкую консистенцию, то благополучно распределяется по поверхности кератинового слоя и кожа приобретает жирный блеск.
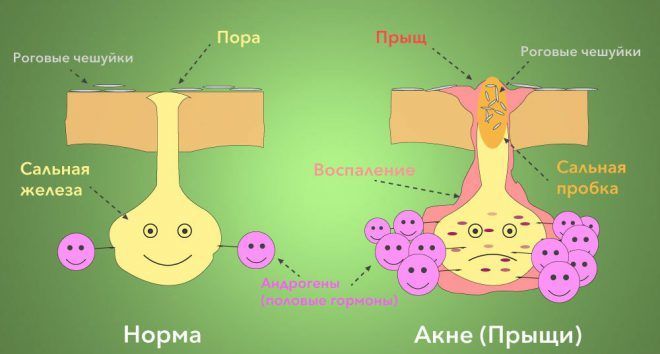
Если кожное сало излишне вязкое, оно закупоривает проток, а отслаивающиеся клетки рогового слоя налипают на поверхность такой пробки, полностью перекрывая ее. Так происходит закупорка сальной железы и образование прыща, который может осложняться бактериальной инфекцией.
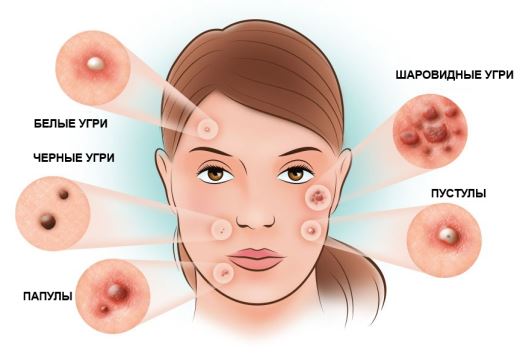
- Комедоны представляют собой закрытую сально-кератиновой пробкой железу с черной головкой. Такие прыщи называются еще черными точками.
- Сально-роговые пробки с образованием гнойного содержимого, развиваются благодаря привлекательности кожного себума для бактерий. В результате «на поле битвы» между иммунитетом и бактериями, образуется гнойное содержимое, которое может быть закрыто слоем эпидермиса или имеет выход в виде кратера. Эта разновидность прыщей называется пустулезной.
- Воспалительный процесс в пустулах может угаснуть сам собой, образуя небольшое уплотнение на месте гнойного содержимого. Но может развиваться и дальше, характеризуясь покраснением, уплотнением и образованием своеобразного валика кожи вокруг гнойничка. Такой прыщ долго, болезненно заживает и может оставить рубец. Он называется папула.
Самая неприятная комбинация – большое количество пустул и папул, образующих целые блоки или узлы. Они занимают большую площадь поверхности кожи, болезненны, после заживления оставляют глубокие шрамы и рубцы.
Чистая кожа и гормоны
Для лечения и профилактики заболеваний щитовидной железы и сопутствующих нарушений уровня гормонов ТТГ, Т3 и Т4, наши читатели успешно используют Метод Елены Малышевой. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Гормональные «бури» в организме самым непосредственным образом влияют на образование прыщей на коже. Почему так происходит, и какие гормоны влияют на прыщи?

Избыток или недостаток гормонов подстегивает избыточное образование себума, увеличивает вязкость отделяемого сала, ослабляет иммунитет кожи, нарушает нормальную отслойку верхнего ороговевающего слоя эпидермиса, подавляет регенерацию на клеточном уровне.
Поскольку большинство резких гормональных перепадов заканчивается с половым созреванием, то прыщи проходят примерно в этот период.
Критические периоды
Прыщи у женщин, давно перешагнувших 20-летний рубеж, могут появиться раз в месяц в связи с началом менструального цикла, в период гормональной перестройки во время беременности, во время климактерических изменений в организме. Эти типично женские высыпания быстро проходят, как только перестройка заканчивается.

Длительно не проходящие высыпания свидетельствуют о патологическом процессе, начале заболевания или других сбоях. Прыщи из-за гормонов могут быть спровоцированы:
- Приемом или отменой противозачаточных средств.
- Нарушением функции яичников.
- Чрезмерной продукцией мужских половых гормонов.
- Заболеваниями надпочечников, щитовидной железы, других желез внутренней секреции.
- Прерыванием беременности.

Причиной, которая вызывает прыщи на лице, может стать комплекс факторов, не обязательно гормонального характера:
- Различные хронические воспалительные процессы, например, гаймориты, фронтиты, синуситы, гастриты, дуодениты, дисбактериоз, воспалительные процессы моче-половой системы и прочих органов.
- Ошибки ухода, которые включают в себя использование неподходящих для типа кожи и комедогенных средств, нерегулярный уход, умывание, увлажнение, самостоятельная чистка комедонов.
- Влияние экологии, неправильного питания, нарушения режима, плохие привычки, стресс.
- Некоторые особенности типа кожи, например, жирная сильнее подвержена образованию прыщей.
- Инфекционные заболевания, не имеющие отношения к гормональному фону организма.
Если говорить о локализации, характерной для гормональных высыпаний, то нельзя выделить какой-то определенной. Как правило, это зона лба, щек, подбородка, спина или грудь в зоне декольте, но могут быть и другие.
Источники: http://www.medmoon.ru/krasota/narushenie_gormonalnogo_fona.html, http://antirodinka.ru/gormonalnie-prischi-prichina-poyavleniya-i-osnovnie-sposobi-lecheniya, http://ogormone.ru/bolezni/pryshhi-iz-za-gormonov.html