Гормональные прыщи – что делать, как привести кожу в порядок?
Этот вид угревой сыпи возникает из-за гормонального сбоя в организме – нарушения обмена мужских половых гормонов, или андрогенов. Они в разных количествах вырабатываются и у женщин, и у мужчин. У лиц с дефицитом андрогенов или сниженной чувствительности к ним снижается выработка кожного сала, и гормональное акне не возникает. Определенную роль в развитии патологии также играют инсулин и инсулиноподобный фактор роста.
У женщин гормональные прыщи чаще возникают в возрасте от 30 до 50 лет, также проявляются в предменструальный период. У мужчин распространенность этой патологии несколько ниже. Юношеские угри чаще имеют негормональную причину, или она не является ведущей.
Причины и механизм развития

В организме синтезируются предшественники андрогенов. В коже они превращаются в тестостерон и дигидротестостерон. Эти вещества стимулируют рост кожных клеток и выработку кожного сала.
Причины возникновения угрей на фоне избытка андрогенов:
- увеличение секреции кожного сала приводит к снижению концентрации на кожной поверхности линолевой кислоты, что раздражает клетки эпидермиса и способствует воспалению;
- гиперсекреция кожного жира ведет к повышению его вязкости и закупорке пор, что создает неблагоприятные условия в сальных железах;
- под действием солнечных лучей и внешних загрязнений вещества кожного сала окисляются, вызывая появление комедонов и других видов прыщей ;
- при повышенной сальности кожи создаются благоприятные условия для размножения бактерий, вызывающих воспаление.
Причины, по которым увеличивается синтез андрогенов в организме:
- синдром поликистозных яичников;
- опухоли надпочечников, яичников, у мужчин – яичек;
- злоупотребление анаболическими стероидами при занятиях спортом;
- операции по смене женского пола на мужской.
Признаки гиперандрогении определяются у 20-40% женщин с гормональными угрями. Поэтому при появлении такой сыпи необходимо обратиться к гинекологу и эндокринологу, и пройти тщательное обследование.
Кроме акне, у больных обычно имеются другие признаки дисбаланса андрогенов:
- гирсутизм – избыточный рост волос на груди, лице, в области живота и бедер;
- внезапное появление угревой сыпи на здоровой ранее коже;
- неэффективность обычного лечения такой патологии;
- отсутствие или нерегулярность месячных;
- увеличение мышц, снижение тембра голоса;
- уменьшение размера молочных желез;
- увеличение веса, начальные признаки сахарного диабета.
Инсулин и инсулиноподобный фактор роста
Не у всех людей гормональная угревая сыпь сопровождается повышенным уровнем андрогенов в крови, поскольку этот процесс теснее связан с синтезом тестостерона и дигидротестостерона из их предшественников в коже, что может не отражаться в обычных анализах крови на гормоны. Процесс усиливается под действием инсулина и инсулиноподобного фактора роста (ИФР).
Инсулин и ИФР запускают каскадную гормональную реакцию, вызывающую усиление продукции кожного сала и повышение риска образования акне. Есть исследования, показывающие, что питание с ограничением сахара, других углеводов и молока уменьшает проявления гормональных угрей.
В появлении этой кожной патологии имеет значение и инсулинорезистентность. Это устойчивость тканей к действию инсулина, в результате чего они не получают достаточно глюкозы. Чтобы обеспечить клетки энергией, поджелудочная железа вынуждена вырабатывать все больше инсулина, который, помимо всего прочего, приводит к образованию прыщей. Этот механизм наиболее четко проявляется у людей с диабетом 2-го типа.
Недостаток эстрогенов и гипотиреоз
Женские половые гормоны – эстрогены – обладают противоположным андрогенам действием и защищают кожу от гормональных угрей. При недостатке этих гормонов (например, при удалении яичников в результате операции) начинает проявляться высыпания.
Гормонально-ассоциированные высыпания наблюдаются и у пациентов с гипотиреозом, то есть со сниженной функцией щитовидной железы. Это нарушает работу репродуктивных органов и выработку эстрогенов, что отрицательно действует на кожу.
Виды гормональных прыщей
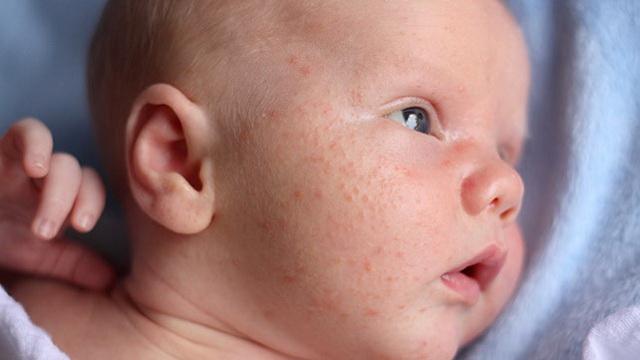
Угри у младенцев
Высыпания возникают в первые месяцы жизни новорожденного. Они связаны с реакцией поверхностно расположенных мелких сальных желез на половые материнские гормоны. Нередко в этом случае мать страдает угревой болезнью.
Такие прыщики немногочисленны. Они выглядят как небольшие уплотнения или возвышения с небольшим покрасневшим венчиком вокруг, вызванным воспалением. Поражаются в основном лоб, нос, щеки, носогубные складки, затылок.
Это состояние физиологическое, лечить его не надо. Необходимо только соблюдать гигиену младенца, вовремя купать, менять постельное белье и так далее. Через несколько дней после появления сыпь самопроизвольно исчезает.
Проявление заболевания у подростков
Созревающие половые железы у девушек и юношей не всегда обеспечивают нормальное соотношение гормонов в организме. В результате возникает кожная сыпь, обычно она расположена в области лба, носа и подбородка. С возрастом гормональный баланс восстанавливается, и при правильном уходе у большинства молодых людей акне исчезают. Прием медикаментов в этом случае часто не нужен.
Предменструальные прыщи
В первой (фолликулярной) фазе цикла в крови доминируют эстрогены, а после овуляции их уровень снижается, и начинает преобладать прогестерон. Уровень тестостерона в течение цикла остается стабильным.
Однако за счет снижения «сдерживающего» влияния эстрогенов перед менструацией тестостерон начинает оказывать свой отрицательный эффект на кожу, и появляются прыщи гормональной этиологии на лице, груди, спине.
Сыпь в период менопаузы
В возрасте 45-50 лет начинается угасание функции яичников, что ведет к сокращению синтеза эстрогена. В результате относительно нарастает количество андрогенов, которые у женщин вырабатываются преимущественно в надпочечниках.
Сыпь может появиться, несмотря на применение заместительной терапии гормонами в том случае, если она содержит большое количество прогестина и относительно малую долю эстрогенов. Поэтому рекомендуется посоветоваться с гинекологом для подбора оптимального варианта лечения.
Гормональные угри у мужчин
Заболевание обычно появляется только у мужчин, которые принимают слишком много анаболических стероидов. Однако не всегда прыщи говорят о высоком уровне мужских половых гормонов.
Основная причина возникновения гормональных высыпаний – инсулинорезистентность и диабет 2-го типа. Поэтому для коррекции состояния эффективна диета с ограничением углеводов.
Окончательно вопрос о природе патологического состояния кожи у мужчин не изучен, поэтому лечение гормональных прыщей может представлять значительные трудности.
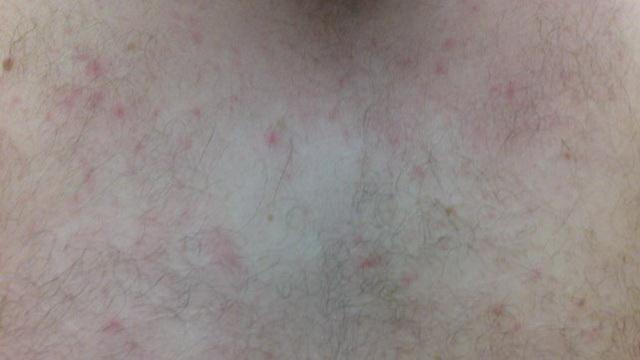
Сыпь после родов
После рождения ребенка в организме женщины быстро нарастает уровень прогестерона, а количество эстрогенов нестабильно. В результате усиливается выработка кожного сала и закупорка пор. Гормональные прыщи, возникающие после родов, обычно располагаются на шее и нижней части лица, и сохраняются в течение нескольких месяцев.
Наиболее эффективным вариантом лечения является прием противозачаточных таблеток. Однако их должен назначить врач с учетом возможного грудного вскармливания.
Внешние проявления
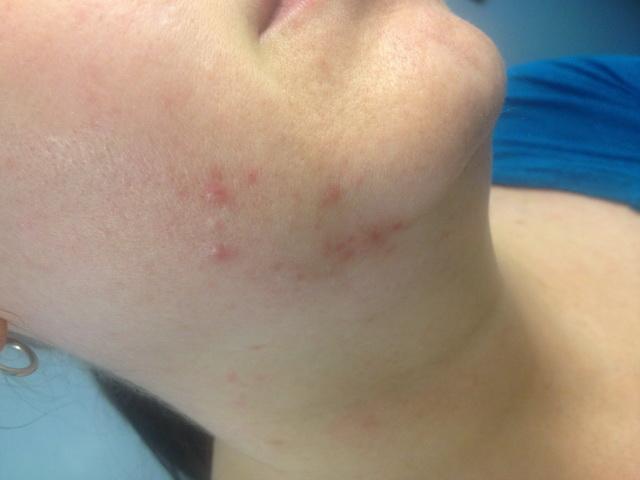
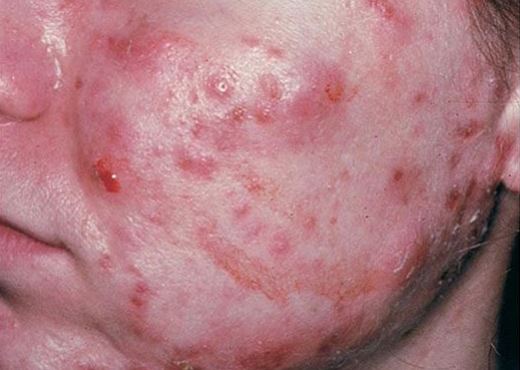
Высыпания локализуются в местах скопления сальных желез, на лице, нижней части щек, подбородке и шее. Это мелкие красные образования, располагающиеся на большой поверхности кожи. Если присоединяется воспаление, появляется болезненность, возможен зуд.
В некоторых случаях возникает интенсивная угревая сыпь с образованием гнойных головок или глубоких подкожных кист.
Для диагностики назначаются обследования на гормоны (эстрогены, тестостерон, ТТГ, Т4 и другие), при необходимости – УЗИ щитовидной железы, яичников, надпочечников, гипофиза.
Помогает избавиться от гормональных прыщей снижение уровня тестостерона. Могут оказаться полезными методы, направленные на устранение инсулинорезистентности или повышение концентрации эстрогенов, а также антиандрогены. Дополнительно необходима диета, прием некоторых пищевых добавок и правильный уход за кожей.
Медикаментозная терапия
Чтобы вылечить патологические высыпания, необходимо устранить их причину. Для этого следует провести все диагностические меры, назначенные врачом.
Консервативная терапия заключается в приеме следующих препаратов:
- оральных контрацептивов, содержащих эстрогены и прогестерон – уменьшают выработку андрогенов и проявления сыпи к концу 3-го месяца применения; однако после их отмены прыщи могут появиться вновь, и в еще большем количестве, чем до лечения; лучше, если в комбинации с этинилэстрадиолом будут такие вещества, как дроспиренон, норгестимат или норэтиндрон;
- антиандрогенов (спиронолактон) – уменьшают выработку тестостерона и образование дигидротестостерона в коже, что помогает убрать акне у 66% женщин в течение 3 месяцев приема; однако лекарство не рекомендуется для лечения сыпи у мужчин;
- метформина – уменьшает инсулинорезистентность.
Оральные контрацептивы нельзя использовать женщинам с повышенной вязкостью крови, гипертонией, раком молочной железы или курящим.
Как лечить гормональные прыщи с помощью питания, подробно изучается с 2002 года. Наиболее вредными веществами при этой патологии являются сахар и углеводы, а также молочные продукты.
- исключить из рациона сахар и легкоусваиваемые («быстрые») углеводы, которые приводят к резкому увеличению концентрации инсулина в крови;
- заменить «быстрые» углеводы на продукты с низким гликемическим индексом, например, каши, цельнозерновой хлеб;
- жиры и белки не ограничивать, однако в качественном составе жиров должны преобладать растительные.
- Переход на такую диету уменьшает проявления высыпаний у 25 – 50% пациентов. Такое питание:
- снижает уровень тестостерона и других андрогенов;
- уменьшает выработку инсулина и ИФР;
- увеличивает синтез белков, связывающих и инактивирующих половые гормоны;
- активирует секрецию эстрогенов;
- ослабляет проявления предменструальных акне.
Также вредны для пациентов с гормонально-ассоциированной угревой сыпью молочные продукты. Доказаны такие их эффекты:
- увеличение уровня инсулина и ИФР;
- усиление выработки андрогенов в яичниках, надпочечниках, яичках;
- повышение чувствительности кожи к андрогенам.
Люди, постоянно употребляющие молоко, более склонны к появлению акне.
Фитотерапия и пищевые добавки
Наиболее полезны те растения и препараты, которые снижают уровень инсулина либо восстанавливают баланс половых гормонов.
Из них можно выделить такие средства:
- Витекс священный или авраамово дерево. Средства на его основе выпускаются в виде таблеток, капсул, чая и настойки. Уменьшает проявления предменструального синдрома и сопутствующих прыщей, а также полезно при повышенном уровне пролактина и нерегулярном менструальном цикле.
- Корица. Несмотря на доказательства эффективности этого растения при инсулинорезистентности, при гормональных акне данные противоречивы. Части пациентов она помогает, другим – нет. В любом случае, добавление в блюда корицу не принесет вреда здоровью, а вот снизить выраженность прыщей может.
- Яблочный уксус замедляет процесс пищеварения и всасывание углеводов, таким образом снижая пик выработки инсулина. Доказана его польза для женщин с поликистозом яичников. Поэтому он помогает некоторым пациентам избавиться и от угревой сыпи при приеме внутрь 2 столовых ложек в день.
- Мята. Доказано, что употребление 2 чашек мятного чая в день приводит к подавлению синтеза андрогенов и усилению выработки эстрогенов, что полезно для женщин с гормонально-зависимой сыпью. Мужчинам это средство принимать нельзя, так как оно снижает потенцию и половое влечение.
Пищевые добавки, которые будут полезны при гормональных нарушениях и связанных с ними проблемах кожи:
- препараты с содержанием магния и кальция снижают воспаление, а также усиливают обновление клеток кожи и регулируют работу сальных желез;
- омега-3 жирные кислоты, содержащиеся в морской рыбе или, например, льняном масле, делают кожу мягче, выравнивают ее рельеф, а также омолаживают весь организм;
- цинк и медь препятствуют воспалительным процессам и размножению бактерий;
- пробиотики, необходимые для здоровья кишечника, который помогает организму утилизировать избыточное количество гормонов;
- витамины, обеспечивающие активный обмен веществ в клетках; витамин В6 направленно предотвращает кожное воспаление и выработку кожного сала.
Уход за кожей
Используются те же средства, что и при других видах акне. Кроме того, есть особенность – преимущество отдается препаратам, содержащим блокаторы дигидротестостерона. Это вещество, как было сказано выше, образуется в коже и становится основной причиной образования высыпаний.
Поэтому при гормональной угревой сыпи рекомендуется выбирать косметические средства, содержащие такие компоненты:
- зеленый чай;
- экстракт лотоса;
- аргановое масло;
- масло чайного дерева;
- масло семян кунжута.
Мощные блокаторы дигидротестостерона – эфирные масла черной смородины, примулы, шиповника, виноградных косточек или конопли. Следует избегать средств с оливковым или кокосовым маслом.
В дополнение к этим средствам рекомендуется применять средства для профилактики осложнений гормонально-зависимой сыпи, например, инфицирования. Для этой цели отлично подойдет препарат Зинерит, содержащий соль цинка и эритромицин. Он не только подсушивает кожу и снижает активность сальных желез, но и препятствует размножению на кожной поверхности бактерий, вызывающих воспаление и образование гнойничков.
При умеренной сыпи можно использовать кремы, содержащие ретиноиды. При этом важно ежедневно обрабатывать открытые участки кожи солнцезащитным средством. так как эти вещества увеличивают риск солнечных ожогов.
Длительность курса лечения составляет около 10 недель. Если по истечении этого срока сыпь не исчезла, необходима повторная консультация дерматолога, гинеколога, эндокринолога.
Дополнительные советы для борьбы с гормональными прыщами:
- не загорать, летом постоянно использовать средства с UV-фильтром с SPF не менее 15-30;
- умываться теплой водой с пенкой, содержащей, например, экстракт зеленого чая, без мыла, утром и вечером;
- в течение дня не прикасаться к лицу грязными руками;
- не выдавливать угри;
- не прижигать спиртом, йодом, зеленкой, марганцовкой.
Прыщи из-за гормонов: какие гормоны влияют на прыщи
Кожа является главным звеном метаболизма стероидных гормонов и веществ с гормоноподобной активностью (в т. ч. андрогенов, витамина D и т. д.), действие которых осуществляется через специфические рецепторы в эпидермисе, дерме и сально-волосяных фолликулах. Так, например, биологическая активизация тестостерона в коже как в органе-мишени происходит после его превращения в дигидротестостерон.
Из-за каких гормонов появляются прыщи
Причины гормональных изменений
Гормональные изменения у женщин могут быть связаны либо с гиперчувствительностью сальных желез к андрогенам, либо с их чрезмерной продукцией яичниками и/или надпочечниками.
Поэтому в качестве основных мишеней гормональной терапии выступают андрогены, продуцируемые яичниками и надпочечниками, а также андрогеновые рецепторы в коже. При лечении взрослых женщин больных применяют:
- Эстрогены (подавляют овариальные андрогены).
- Пероральные антиандрогены (блокируют действие андрогенов в протоках сальных желез и себоцитах путем конкурентного ингибирования, а также подавляют превращение тестостерона в дигидротестостерон).
- Глюкокортикоиды (ингибируют надпочечниковые андрогены).
Нарушение гормонального фона при угревой сыпи: синдром гиперандрогении у мужчин
У мужчин угревая болезнь чаще всего встречается в пубертатном периоде вследствие следующих причин:
- Пубертатная гиперандрогения (относительная – когда уровень свободного тестостерона и ДГЭА-С ближе к верхней границе нормы, но ее не превышает и абсолютная, когда их уровень находится на верхней границе или немного ее превышает).
- Усиление периферической конверсии андрогенов. Обычно это происходит у молодых людей астенического телосложения, при мало выраженной подкожной жировой клетчатке. При этом формируется относительный недостаток эстрогенов и повышается уровень свободного тестостерона.
- Индивидуальная повышенная рецепторная чувствительность к андрогенам.
- Различные патологические состояния – дети с преждевременным половым развитием, обусловленным опухолью – андростеромой, на фоне которой развивается гиперандрогения.
Что такое гормон андроген и как он вызывает прыщи
Источник андрогенов в организме
Андрогены, вырабатываемые в организме человека, включают две большие группы – производные андростендиона, вырабатываемые в сетчатой зоне коры надпочечников, как у мужчин, так и женщин, и производные тестостерона, которые продуцируются интерстициальными клетками Лейдига в яичках у мужчин и имеющими то же гистогенетическое происхождение клетками внутренней теки и стромы яичников у женщин.
Принципиальным является периферический метаболизм андрогенов в клетках кожи, печени, мышцах, жировых клетках (адипоцитах), который включает как активизацию тестостерона и андростендиона путем превращения в биологически активные вещества, так и синтез из предшественников в печени, мышечной и жировой ткани, а также в коже.
Именно экстрагландулярная (вне эндокринных желез) секреция может быть тем механизмом, который обеспечивает высокую концентрацию гормонов локально, в тканях-мишенях, без повышения их концентрации в крови,
Андрогены человека синтезируются только его организмом и не усваиваются из поступающей пищи. Синтез андрогенов является высокоэнергоемким процессом и происходит в клетках, богатых митохондриями и имеющих развитый комплекс Гольджи.
Основным субстратом синтеза андрогенов de novo, как и других стероидных гормонов, является стероидный спирт холестерин, который поступает в организм с продуктами животного происхождения или синтезируется в печени, где источниками для его синтеза являются аминокислоты, глюкоза, жирные кислоты, пировиноградная кислота и др.
Как из-за гормонов возникают прыщи
Гормональная регуляция выработки кожного сала
Одной из важнейших функций андрогенов в коже является стимуляция секреции секрета сальных желез и их объема. Основными андрогенами, синтезируемыми в яичках и яичниках, являются тестостерон и андростендион, в то время как дегидроэпиандростерон (ДГЭА) и его сульфат (ДГЭА-С) – главные андрогены, синтезируемые надпочечниками.
Периферическое взаимопревращение яичниковых и надпочечниковых гормонов ведет к трансформации низкоактивных андрогенов в более активные: из ДГЭА и ДГЭА-С образуется ∆4-андростендион и в конечном итоге тестостерон и дигидротестостерон.
Попав в клетки сальных желез, несвязанный тестостерон, дигидротестостерон и ∆4-андростендион подвергаются воздействию внутриклеточных ферментов: 17β-гидроксистероиддегидрогеназы (17β-ГСД), 3β-гидроксистерориддегидрогеназы (3β-ГСД) и 5α-редуктазы.
Первые два фермента метаболизируют ДГЭА в тестостерон. 5α-редуктаза переводит свободный тестостерон в дигидротестостерон (ДГТ), являющийся непосредственным гормональным стимулятором синтеза секрета сальных желез. Участие андрогенов в синтезе себума схематически показано на схеме 3.
Участие андрогенов в синтезе секрета сальных желез
В случае увеличения уровня андрогенов в крови (гиперандрогения) и/или высокой чувствительности к ним сальных желез отмечается гиперсекреция секрета сальных желез. Наиболее сложные ситуации возникают в диагностике и лечении женщин, у которых угревая болезнь является симптомом патологической гиперандрогении.
Лечение прыщей гормонами

Если угревая болезнь появляется впервые у взрослых мужчин, то данное состояние нельзя расценивать как физиологическую норму. Различные клинические проявления угревой болезни могут быть причиной сахарного диабета, синдрома Иценко – Кушинга, опухолей коры надпочечников, при передозировке во время лечения препаратами тестостерона.
При неэффективности стандартных методов лечения персистирующих угрей у взрослых женщин в первую очередь назначают половые гормоны. Эффективность гормональной терапии при угревой сыпи объясняется тем, что одной из причин развития угревой болезни является изменение гормонального статуса, который у женщин в отличие от мужчин можно скорректировать назначением антиандрогенов или оральных контрацептивов с эстрогенным профилем, но только после консультации гинеколога-эндокринолога.
Гормональная терапия от прыщей: эстрогены
Эстрогены в низких дозах (35-50 мкг/сут), использующиеся в качестве пероральных контрацептивов, способны значительно уменьшать секрецию себума, но себостатическая активность этих препаратов намного уступает таковой у роаккутана. Уровень секреции кожного сала через 3 месяца уменьшается лишь на 30-35 %.
Более выраженный эффект достигается при их комбинации с гестагенами. Они действуют за счет антигонадотропной супрессии андрогенов, продуцируемых яичниками, и повышения уровня СССГ, и таким образом снижают уровень циркулирующих свободных андрогенов.
Лечение прыщей гормональными препаратами “Диане – 35” и “Жанин”
Способы приема “Диане – 35” от прыщей
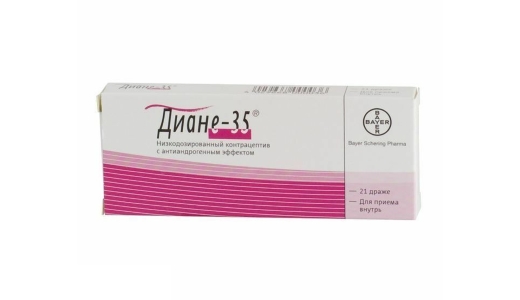
Диане-35 содержит комбинацию этинилэстрадиола (35 мкг) с ципротерона ацетатом (2 мг). Препарат является монофазным пероральным контрацептивом с антиандрогенным эффектом.
Этинилэстрадиол выступает в роли эстрогена, а ципротерона ацетат в роли антиандрогена. Последний, кроме антиандрогенного действия, обладает выраженным антигонадотропным и гестагенным эффектом.
Препарат принимают по одному драже в сутки непрерывно в течение 21 дня, предпочтительно в одно и то же время после завтрака или ужина.
Прием каждой следующей упаковки начинается после 7-дневного перерыва, во время которого наблюдается менструальноподобное кровотечение. Обычно прием первой упаковки Диане-35 начинается в первый день менструального цикла (т. е. в первый день менструального кровотечения).
Длительность применения Диане-35 составляет не менее 9 месяцев. В сальной железе препарат ингибирует синтез себума, что затрудняет размножение P. acnes.
Несмотря на положительный эффект терапии у 70 % женщин с поздними проявлениями угревой болезни, рецидивы после прекращения терапии встречаются так же часто – почти у 60 % больных.
Кроме того, нередко отмечаются побочные эффекты: головная боль, депрессия, нагрубание молочных желез, увеличение массы тела, повышение артериального давления и др.
Существуют и другие контрацептивы с низким содержанием прогестинов: норгестимат (силест), дезогестрел (марвелон), гестоден (логест).
В комбинации с этинилэстрадиолом в низких дозах они имеют низкий андрогенный потенциал. Препараты следует применять не менее 6-9 циклов, а у женщин, имеющих и другие проявления андрогении, например гирсутизм и/или андрогенную алопецию, – более 1 года.
При резко выраженных формах андрогензависимой дермопатии возможно совместное применение Диане-35 с андрокуром по 10 мг в сутки, а при выраженной гиперандрогении по 50 и даже 100 мг/сут в обратном циклическом режиме, когда андрокур (обладающий выраженным прогестагенным действием) применяется не во вторую, а в первую половину цикла: 10 мг/сут с 1-го по 15-й день приема Диане-35, или 50-100 мг/сут – с 1 -го по 10-й день приема Диане-35.
В результате такой терапии не только снижается повышенное соотношение ЛГ/ФСГ, но и снижается уровень тестостерона, уменьшается объем яичников и количество кистозно-измененных фолликулов. На отмене препарата за счет отраженного феномена могут восстановиться самостоятельные регулярные менструации.
Особенности приема гормонального препарата “Жанин” от прыщей
Для лечения андрогензависимых дермопатий (себорея) используют препарат жанин – монофазный оральный контрацептив с антиандрогенными свойствами (0,03 мг этинилэстрадиола и 2 мг диеногеста) сроком не менее 9 месяцев.
За рубежом широко используется высокоэффективный при лечении выраженного гирсутизма нестероидный антиандроген флутамид. Его основное фармакологическое действие – ингибирование активности 5α-редуктазы, которая блокирует превращение тестостерона в дигидротестостерон. У мужчин в основном применяется для лечения рака простаты.
Кроме того, усилить подавление секреции сальных желез можно и путем комбинирования эстрогена с кортикостероидами в низких дозах, например с преднизолоном в дозе 5 мг.
Глюкокортикоиды в низких дозах способствуют противовоспалительному и антиандрогенному эффекту, особенно у пациенток с врожденной гиперплазией надпочечников и нарушением синтеза 11- или 21-гидроксилаз.
В этом случае назначают преднизолон в дозе 2,5-5 мг/сут или дексаметазон в дозе 0,5 мг/сут. В более высоких дозах эти препараты подавляют секрецию эндогенных гормонов в над почечниках и применяются крайне редко, в основном при молниеносных угрях. Таким пациентам преднизолон назначают в начале лечения в дозе от 30 до 60 мг/сут, а затем в течение 1 месяца дозу постепенно снижают.
Как вылечить прыщи с помощью гормонов: личный опыт
Влияние гормонов на появление прыщей
ВАЖНО ЗНАТЬ! Единственное эффективное народное средство для нормализации гормонального фона и заболеваний, связанных с его нарушением, рекомендованное Еленой Малышевой! Читать далее.
Гормональный фон человека и внешний вид кожи — две неразрывно связанные вещи. На малейшие изменения, сбой или перестройку с участием гормонов организм реагирует неприятными высыпаниями на коже лица. Появляются прыщи, чаще всего, в подростковом возрасте. На протяжении всей жизни некоторых беспокоят временные высыпания за 2-3 дня до начала менструального цикла. Но более 40% женщин страдают высыпаниями на лице постоянно, до самого зрелого возраста. И в этом тоже виноваты гормоны.
На что похожи гормональные прыщи
Вспомним из школьного курса анатомии немного о строении кожи. В глубоких слоях располагаются сальные железы с протоками, выводящими себум на поверхность кератинового слоя. Себум или кожное сало покрывает поверхность кожи тонким слоем, выполняя роль бактерицидной смазки, образует барьер на пути у патогенных микроорганизмов.
В подростковом возрасте, из-за гормональной активности, себума выделяется излишне много. Если он имеет жидкую консистенцию, то благополучно распределяется по поверхности кератинового слоя и кожа приобретает жирный блеск.
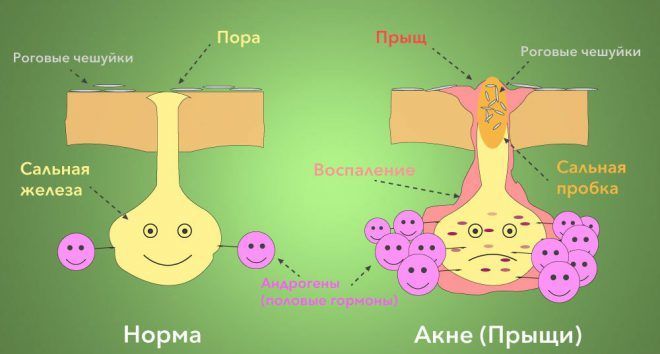
Если кожное сало излишне вязкое, оно закупоривает проток, а отслаивающиеся клетки рогового слоя налипают на поверхность такой пробки, полностью перекрывая ее. Так происходит закупорка сальной железы и образование прыща, который может осложняться бактериальной инфекцией.
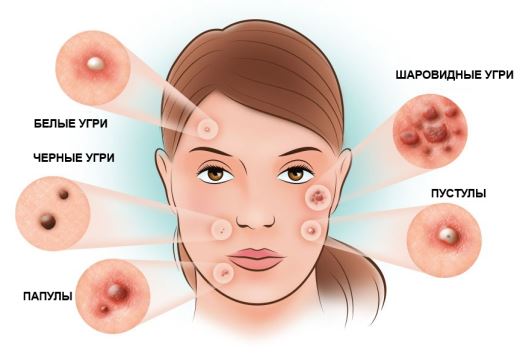
- Комедоны представляют собой закрытую сально-кератиновой пробкой железу с черной головкой. Такие прыщи называются еще черными точками.
- Сально-роговые пробки с образованием гнойного содержимого, развиваются благодаря привлекательности кожного себума для бактерий. В результате «на поле битвы» между иммунитетом и бактериями, образуется гнойное содержимое, которое может быть закрыто слоем эпидермиса или имеет выход в виде кратера. Эта разновидность прыщей называется пустулезной.
- Воспалительный процесс в пустулах может угаснуть сам собой, образуя небольшое уплотнение на месте гнойного содержимого. Но может развиваться и дальше, характеризуясь покраснением, уплотнением и образованием своеобразного валика кожи вокруг гнойничка. Такой прыщ долго, болезненно заживает и может оставить рубец. Он называется папула.
Самая неприятная комбинация – большое количество пустул и папул, образующих целые блоки или узлы. Они занимают большую площадь поверхности кожи, болезненны, после заживления оставляют глубокие шрамы и рубцы.
Чистая кожа и гормоны
Для лечения и профилактики заболеваний щитовидной железы и сопутствующих нарушений уровня гормонов ТТГ, Т3 и Т4, наши читатели успешно используют Метод Елены Малышевой. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Гормональные «бури» в организме самым непосредственным образом влияют на образование прыщей на коже. Почему так происходит, и какие гормоны влияют на прыщи?

Избыток или недостаток гормонов подстегивает избыточное образование себума, увеличивает вязкость отделяемого сала, ослабляет иммунитет кожи, нарушает нормальную отслойку верхнего ороговевающего слоя эпидермиса, подавляет регенерацию на клеточном уровне.
Поскольку большинство резких гормональных перепадов заканчивается с половым созреванием, то прыщи проходят примерно в этот период.
Критические периоды
Прыщи у женщин, давно перешагнувших 20-летний рубеж, могут появиться раз в месяц в связи с началом менструального цикла, в период гормональной перестройки во время беременности, во время климактерических изменений в организме. Эти типично женские высыпания быстро проходят, как только перестройка заканчивается.

Длительно не проходящие высыпания свидетельствуют о патологическом процессе, начале заболевания или других сбоях. Прыщи из-за гормонов могут быть спровоцированы:
- Приемом или отменой противозачаточных средств.
- Нарушением функции яичников.
- Чрезмерной продукцией мужских половых гормонов.
- Заболеваниями надпочечников, щитовидной железы, других желез внутренней секреции.
- Прерыванием беременности.

Причиной, которая вызывает прыщи на лице, может стать комплекс факторов, не обязательно гормонального характера:
- Различные хронические воспалительные процессы, например, гаймориты, фронтиты, синуситы, гастриты, дуодениты, дисбактериоз, воспалительные процессы моче-половой системы и прочих органов.
- Ошибки ухода, которые включают в себя использование неподходящих для типа кожи и комедогенных средств, нерегулярный уход, умывание, увлажнение, самостоятельная чистка комедонов.
- Влияние экологии, неправильного питания, нарушения режима, плохие привычки, стресс.
- Некоторые особенности типа кожи, например, жирная сильнее подвержена образованию прыщей.
- Инфекционные заболевания, не имеющие отношения к гормональному фону организма.
Если говорить о локализации, характерной для гормональных высыпаний, то нельзя выделить какой-то определенной. Как правило, это зона лба, щек, подбородка, спина или грудь в зоне декольте, но могут быть и другие.
Источники: http://bellaestetica.ru/dermatologiya/gormonalnye-pryshhi.html, http://www.medmoon.ru/krasota/narushenie_gormonalnogo_fona.html, http://ogormone.ru/bolezni/pryshhi-iz-za-gormonov.html

